医療機関向け
評価シートサンプルが無料でダウンロードができます。

ご入力いただいた個人情報の管理、利用については「プライバシーポリシー(個人情報保護方針)」の記載に基づき、適切に運用致します。
コンサルタントや専門士業など、同業・競合他社に該当する方のお申し込みはお断りしております。
医師の働き方改革と人事評価制度の再設計:労働時間短縮と質を両立するマネジメント
2024年4月、医療界に歴史的なパラダイムシフトをもたらした「医師の働き方改革」の本格始動から2年が経過しました。時間外労働の上限規制(年960時間、特例水準で年1,860時間)という強固な法律の壁に対し、多くの医療機関が当直体制の抜本的な見直しや、宿日直許可の取得、タスク・シフト/シェア(業務の移管と共同化)の推進に奔走してきました。
現場の絶え間ない努力により、表面的な労働時間は確かに減少傾向にあります。しかし現在、現場の院長先生や事務長様、人事担当者様から私どものもとへ最も多く寄せられるご相談は、制度導入後の「運用フェーズ」における深刻な組織の軋みです。
「制度は作ったが、医師のモチベーションが明らかに下がっている」
「労働時間は減ったものの、若手医師の成長機会が奪われ、技術の向上スピードが鈍化している気がする」
「効率よく働く医師が給与を減らされ、ダラダラ残業する医師が稼ぐという矛盾が起きている」
これまでの医療機関における評価は、良くも悪くも「どれだけ長く病院に滞在し、どれだけ身を粉にして多くの患者を診たか」という、時間と量に深く依存する側面がありました。労働時間に明確な上限が設けられた今、その古い評価基準のまま組織を運営することは、経営上の重大なリスクへと直結します。今まさに医療機関に求められているのは、「量(時間)」から「質(付加価値と効率)」への評価軸のコペルニクス的転換なのです。
単に労働時間を削るのではなく、限られた時間の中でいかにチームを機能させ、高度な医療を安全に提供し、次世代を育成したか。この新しい価値観を人事評価制度に深く組み込むことこそが、医師の離職を防ぎ、病院の経営基盤を強固にする唯一の道筋です。本稿では、人事コンサルタントの専門的な視点から、この働き方改革をピンチではなく組織変革の絶好のチャンスに変えるための、具体的な人事制度再設計のガイドラインを網羅的に提示します。
1. 医師の働き方改革・第2ステージ:なぜ今「評価制度」なのか
1-1. 2024年規制の「その先」にある課題
2024年4月以降、時間外労働の罰則付き上限規制が適用されたことで、多くの病院では「とにかく時間を減らすこと」が至上命題となりました。トップダウンによる強制的な時間短縮は一定の成果を上げたものの、水面下では以下のような深刻な副作用を生み出しています。
- 「隠れ残業」の温床化: 研鑽(自己学習)と本来業務の境界線が曖昧なままタイムカードが切られ、自宅でのカルテ入力や学会準備といった持ち帰り仕事が急増しています。実態としての疲労は軽減されていません。
- 若手の教育機会損失: 多くの症例を経験し、一刻も早く一人前になりたいと願う若手医師が、「もっと働きたいのに強制的に帰らされる」というフラストレーションを抱え、モチベーションの低下を引き起こしています。
- 中堅・ベテラン医師への負担集中: 医師以外のスタッフへのタスク・シフトが計画通りに進まない中、高度な判断を要する業務や、イレギュラーな対応が一部の優秀な中堅医師に集中し、燃え尽き症候群(バーンアウト)のリスクが高まっています。
これらの課題を根本から解決するためには、法律を守るための「管理・監視」だけでは不十分です。医師自身が心から納得し、自律的に業務効率化に取り組めるような「報酬と評価の仕組み」を構築することが不可欠なのです。
1-2. 「長時間労働=美徳」という文化の終焉
日本の医療は長らく、医師の並外れた責任感と自己犠牲に基づく長時間労働によって支えられてきました。しかし、これからの時代、そのような働き方を前提とした組織運営は経営上の致命的なリスクとなります。
第一に採用力の劇的な低下です。現代の初期・後期研修医は、キャリア形成においてワークライフバランスを極めて重視します。オンオフの切り替えが明確で、効率的な働き方を推奨する病院でなければ、優秀な人材からは選ばれません。
第二に経営リスクの増大です。過労死ラインを超える労働状態を放置することは、院長の安全配慮義務違反に直結します。万が一の事態が発生した場合、巨額の損害賠償や行政処分に発展し、病院の存続自体が危ぶまれる事態となります。
今、評価制度を再設計することは、単なる給与計算のルール変更ではありません。それは「私たちの病院が未来に向けて、どのような医師像を求め、高く評価するのか」という組織の根幹に関わるメッセージの再定義に他ならないのです。
2. 労働時間短縮と質を両立する「新しい評価軸」
では、具体的にどのような評価項目を設けるべきなのでしょうか。これまでの「時間と量」に代わる、新しい時代の評価基準として、人事コンサルタントの視点から3つの重要な柱を提案します。
2-1. 効率性(プロダクティビティ)の評価
これからは「長く働いた人」ではなく、「定められた短い時間の中で、いかに高い成果を出したか」を正当に評価する仕組みが必要です。
- 時間当たり貢献度の可視化: 手術件数、担当入院患者数、外来対応数などの実績を、投下した労働時間で割った指標を導入します。短い時間で同等の成果を出す医師を高く評価します。
- タスク・シフト遂行度の測定: 医師でなくても法的に実施可能な業務(診断書の代行入力、処置の準備、患者への初期説明など)を、いかに医師事務作業補助者(メディカルクラーク)や看護師へ適切に委譲できたかを評価します。
- ICT活用による生産性向上: 音声入力システムによるカルテ記載の効率化や、AI問診ツールの積極的な活用など、新しい技術を取り入れて自身の記録時間・業務時間を短縮した姿勢を加点対象とします。
2-2. チームマネジメントとタスク・シェアの評価
一人の「スーパーDr.」が全てを抱え込む時代は終わりました。周囲を巻き込み、チーム全体で成果を最大化するマネジメント能力が問われます。
- 多職種連携の円滑さ: 看護師、薬剤師、リハビリテーション職、MSW(医療ソーシャルワーカー)などとフラットな関係性を築き、円滑な退院支援や病床回転率の向上に寄与したかを評価します。
- 若手・コメディカルへの教育貢献: 自身の持つ知識や技術を惜しみなくチームに還元し、勉強会の開催や日々の指導を通じて、組織全体のスキル底上げに貢献した医師を「エデュケーター」として高く評価します。
- 業務改善のリーダーシップ: 自部署の無駄を見つけ、残業削減や業務フロー改善の具体的なアイデアを提案・実行した行動力を評価します。
2-3. 医療の質と安全性の評価
労働時間の短縮ばかりに目を奪われ、提供する医療の質が低下してしまっては本末転倒です。効率化のベースには常に「質と安全」がなければなりません。
- 客観的な臨床成績: 手術の合併症発生率の低さ、再入院率の低減、あるいは患者満足度アンケートの良好な結果などを評価指標に組み込みます。
- インシデント報告の質と組織貢献: エラーを個人の責任として隠蔽するのではなく、積極的に報告し、組織としての再発防止策(システム改善)の構築に貢献した姿勢をポジティブに評価します。
3. 「タスク・シフト/シェア」を成功させる人事評価の仕掛け
働き方改革の最大の肝は、医師の業務を他職種へ移管する「タスク・シフト/シェア」にあります。しかし現場では遅々として進まないケースが散見されます。その最大の理由は、「業務を手放す側の医師」と「新たに引き受ける側のスタッフ」の双方に、明確なメリット(動機付け)が提示されていないことにあります。
3-1. 医師側への評価:手放す勇気を称え、新たな価値創造を促す
医師の心理として、「自分でやったほうが確実で早い」「他人に任せてミスが起きたら結局自分の責任になる」という強い不安感があります。この心理的抵抗を取り除くための仕組みが必要です。
- 昇格要件への導入: 「業務移管率」や「チームへの権限委譲」を、医長や部長などの役職への昇格要件に明確に定めます。「一人で何でもこなす名医」よりも、「チームマネジメントにより最大成果を出すリーダー」を評価する方針をトップダウンで発信します。
- インセンティブの再設計: 雑務を手放すことで生み出された貴重な時間を、より高度な手術、難易度の高い症例の検討、あるいは臨床研究にあてた場合、その実績を特別賞与や昇給で高く査定する仕組みを作ります。
3-2. 引き受けるスタッフ側への評価:負担増ではなくキャリアアップへ
看護師や医師事務作業補助者にとって、医師から業務が降りてくることは単なる「仕事量の増加」とネガティブに捉えられがちです。これを「専門職としてのキャリアアップ」へと転換する制度設計が急務です。
- 役割等級制度の導入: 医師の業務を一部代行できる高度なスキルを持ったスタッフを「上級専門職」として人事制度上で明確に位置づけ、基本給のベーステーブルを引き上げます。
- 明確なスキル手当の支給: 特定行為研修を修了した看護師によるPICC挿入や、クラークによる複雑な診断書の代行入力など、特定のタスクを自立して実施できるようになった際、明確な基準に基づく技能手当を毎月支給します。
- キャリアパスの提示: 「医師を支える高度な専門家」としての地位を確立させ、委員会活動や病棟運営において発言力を持たせるなど、やりがいを感じられる評価運用を行います。
4. 病院種別・規模別の具体的事例
評価制度の再設計は、病院の規模や機能によって最適なアプローチが異なります。ここでは対照的な2つの成功事例をご紹介します。
4-1. 一般病院(200床以上):役割等級制度による「プロフェッショナル」の多角化
ある中規模の総合病院では、一律だった医師の評価基準を廃止し、個人の志向性と病院の戦略をすり合わせた3つのキャリアコース制(役割等級)を導入しました。
- 臨床特化型: ひたすら手術や外来診療に専念し、症例数と医療の質で評価されるコース。
- 研究・教育型: 臨床は一定水準に留め、論文執筆や研修医の指導にウエイトを置き、その実績で評価されるコース。
- マネジメント型: 診療科の運営、タスクシフトの推進、収益管理などを担い、組織貢献度で評価されるコース。
【結果と効果】 マネジメント型を選択した医師がリーダーシップを発揮し、他職種との連携を強化したことで、病棟全体の残業時間が1年間で20%削減されました。同時に、効率化で生まれた時間を臨床特化型の医師に集中的に配分することで、病院全体の高度な手術件数が前年比15%増加するという、労働時間短縮と収益向上の両立を見事に達成しました。
4-2. 地域密着型クリニック(20名以下):マルチタスク化と心理的安全性の確保
医師が院長1〜2名である小規模クリニックでは、院長自身への負担集中が最大の課題です。ある内科クリニックでは、職種の壁を越えたマルチタスク化と、独自の評価制度を導入しました。
- 取り組み: 医療事務スタッフが患者の呼び込みやバイタル測定の補助を担い、看護師が在庫管理や簡単な経営データの集計を一部担うなど、互いの領域をカバーし合う体制を構築しました。
- 評価の工夫: 専門業務の完遂だけでなく、「自分の職務範囲外の仕事をどれだけ自発的に手伝ったか」を評価する「お互い様評価(ピアボーナス制度)」を導入しました。
【結果と効果】 スタッフ間に「助け合うのが当たり前」という心理的安全性と連帯感が生まれ、業務の滞留が解消。結果として、かつては21時まで残業していた院長が、19時には退勤して家族と夕食をとれる体制が整いました。
5. 人事評価制度再設計がもたらすメリットと想定されるデメリット・リスク
制度改革には必ず光と影が存在します。経営層は以下のメリットとリスクを事前に把握し、対策を講じておく必要があります。
| 対象者 | 期待されるメリット | 想定されるデメリット・リスク |
|---|---|---|
| 医師個人 |
・ワークライフバランスが改善し、心身の健康が保たれる ・専門性の高いコア業務や研究に集中する時間が確保できる ・明確な評価基準により、キャリアの目標が立てやすくなる |
・早く帰ることで「熱意がない」と周囲から誤解される不安 ・残業代の減少による実質的な給与ダウンへの強い懸念 ・新たな評価基準(マネジメント等)への不慣れによるストレス |
| 医療スタッフ (看護師・事務等) |
・職域が拡大し、専門職としてのキャリアアップに繋がる ・スキル向上に応じた手当等の経済的還元が受けられる ・チーム医療の中核としての裁量とやりがいが増す |
・医師の業務を引き受けることによる責任の重圧・プレッシャー ・本来業務との兼ね合いによる一時的な業務量過多・疲弊 ・十分な教育体制がないまま任されることによる医療安全リスク |
| 病院経営 |
・「働きやすい病院」としてのブランドが確立し、採用力が強化される ・時間当たり生産性の向上により、経営効率が改善する ・過重労働による法的リスク・賠償リスクを回避できる |
・コンサルティング費用や人事システム導入の初期コストが発生する ・評価者(部門長)に対する継続的な評価トレーニングの負担 ・移行期において、変化を嫌う一部の医師・スタッフの反発を招く |
6. 失敗しないための「5ステップ」導入ガイド
人事制度の変更は、医療現場にとって「手術」のようなものです。事前の入念な準備と、術後の丁寧なケアがなければ組織は拒絶反応を起こします。以下の5つのステップを着実に踏むことが成功の鍵となります。
- 現状把握(緻密なタイムスタディ):
感覚値ではなくデータに基づき、医師が1日のうち「何に、どれだけの時間を使っているか」を徹底的に可視化します。カルテ入力、カンファレンス、移動時間など、業務を細分化して課題を抽出します。 - 経営トップによる方針の宣言:
院長や理事長自らが、「当院は今後、費やした時間ではなく、生み出した質と効率を評価する組織に生まれ変わる」という強いメッセージを全職員に向けて発信します。目的はコスト削減ではなく「職員を守るため」であることを強調します。 - 現場を巻き込んだ評価項目の策定:
人事部だけで制度を作ってはいけません。各診療科の代表医師、看護部長、事務長などを交えたクロスファンクショナルなプロジェクトチームを立ち上げ、現場の実態に即した納得感のある評価基準を共に作り上げます。 - 精緻なシミュレーションと激変緩和措置:
新しい評価制度を導入した場合の、職員一人ひとりの給与変動を緻密に計算します。大幅な給与ダウンが発生する職員に対しては、数年かけて段階的に移行する「調整給」などの激変緩和措置を必ず設けます。 - 2年間の伴走とフィードバック運用:
完璧な制度は最初から作れません。導入初年度は「試行期間」と位置づけ、評価者・被評価者双方から定期的にヒアリングを行います。不具合があれば柔軟に微調整を繰り返すアジャイルな運用が求められます。
7. 人事コンサルタントによるFAQ:現場のリアルな疑問に答える
8. 医療現場の人事・労務に関わる用語集
- タスク・シフト/シェア: 医師の業務負担軽減のため、医師が行っていた業務を看護師や薬剤師、事務職などの他職種へ移管したり(シフト)、複数職種で分担して行ったり(シェア)する取り組み。
- 医師事務作業補助者(メディカルクラーク): 医師の指示の下、診断書や診療録(カルテ)の作成代行、処方箋の入力準備などを専門に行う職種。医師の負担軽減の要となる存在。
- 宿日直許可: 夜間や休日に「ほとんど労働の必要がない」軽度な当直業務について、労働基準監督署の許可を得ることで、労働時間規制の例外(労働時間としてカウントしない)とする制度。
- 役割等級制度(ミッショングレード制): 勤続年数や職能ではなく、現在任されている「職務の役割の大きさや責任の重さ」に応じて等級(ランク)を決定し、それに基づき給与等の処遇を決定する人事制度。
- 特定行為研修修了看護師: 専門的な研修を受け、あらかじめ作成された手順書に基づいて、気管カニューレの交換や脱水時の点滴調整など、一定の診療の補助を自らの判断でタイムリーに行うことができる看護師。
9. まとめとご相談:次の10年を生き抜く組織作り
「医師の働き方改革」の本当の勝負は、法律が施行された2024年4月ではなく、その後の「運用フェーズ」にあります。労働時間の上限というルールを厳格に守りながら、いかにして医師のプロフェッショナルとしてのモチベーションを高く維持し、患者へ提供する医療の質を向上させていくか。その難題を解く鍵は、医療現場の実態に深く即した「人事評価制度の抜本的な再設計」に他なりません。
私たちヒューマンリソースコンサルタントは、医療業界特有の複雑な人間関係や業務特性を熟知した専門家集団です。一般的な企業向けのパッケージを押し付けるのではなく、貴院の理念、歴史、そして現場の声を徹底的にヒアリングし、「決して形骸化しない、現場の医師やスタッフが心から納得して動ける制度」をオーダーメイドで構築します。
私たちの最大の強みは、美しい制度設計書を納品して終わるコンサルティングではないという点です。制度導入後の「2年間の無償伴走サポート」を通じて、新しい評価基準を用いた面談への同席、スタッフ向けの説明会の実施、評価に不満を持つ職員への個別フォローなど、制度が組織の「血肉」として定着するその日まで、院長先生のすぐ隣で泥臭くサポートし続けます。
組織の未来への不安を、確かな戦略へ
「何から手をつけていいか、道筋が見えない」
「今の制度が法的に、そして経営的に正しいのか専門家の意見を聞きたい」
そのようなお悩みをお持ちでしたら、まずは一度ご相談ください。
貴院の大切な医療スタッフを守り、次の10年、20年と地域に貢献し続ける強い組織作りを、共に目指しましょう。
なぜ中小企業にHRCが選ばれるのか?
完全請負制で追加費用なし・月額分割も可能
自社専用オリジナル人事制度構築:総額 900,000円(税込990,000円)〜
コンサルティング期間(標準6ヶ月)での月額分割払い(月額15万円〜)に対応。
契約後の追加費用は一切発生いたしません。
★ 定着するまで絶対に投げ出さない「2年間の無償サポート」
制度は「作って終わり」ではなく「運用してから」が本番です。HRCでは導入後2年間、以下の運用サポートを無償でご提供します。
- 評定会議への同席・アドバイス: 評価のブレをプロの目線で補正します。
- 昇給・賞与検討用資料の作成支援: 経営を圧迫しない適正な配分をアドバイスします。
- 制度メンテナンス・微修正: 運用で見えた課題を随時調整します。
※上記を超える実務作業(評価シートの全面改訂、新たな研修の企画・代行登壇など)が発生する場合は、必ず事前にお見積りをご提示し、ご納得いただいた上での対応となります。

【完全請負制】
安心のサポート体制
人事制度を構築する際には、膨大な時間と議論が必要となります。そのため、完成までの打合せ回数が契約上の回数を超える場合もありますが、契約時の条件に基づき、人事制度が完成するまで責任を持って取り組ませていただきます。
もちろん追加料金などは一切発生しませんので、安心して人事制度の定着を進めていただけます。
※ただし、御社都合やや予期せず災害などで遅延が発生した場合には、別途料金を請求させていただくことがあります。

【サポート保証】
安心のサポート体制
新しい人事制度を定着させるには、運用中に出てくる問題点を洗い出し、その原因を探り、適切な対策を取る必要があります。そのため、完成後の2年間は評定会議に参加し、制度がしっかり根付くようアドバイスをさせていただきます。
もちろん追加料金などは一切発生しませんので、安心して人事制度の定着を進めていただけます。
※ただし、評価制度設計や賃金制度設計以外の支援や作業が発生する場合には、別途料金を請求させていただくことがあります。
医療福祉業向け
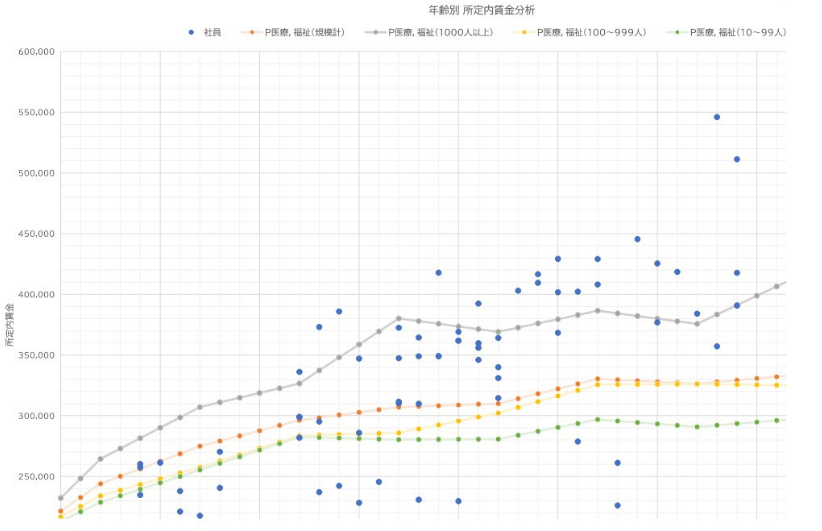
簡易版賃金分析Excelの無料ダウンロードができます。
ご入力いただいた個人情報の管理、利用については「プライバシーポリシー(個人情報保護方針)」の記載に基づき、適切に運用致します。
コンサルタントや専門士業など、同業・競合他社に該当する方のお申し込みはお断りしております。

【業種別】コンサルティング事例一覧
「同業他社はどのような人事・評価制度を導入しているのか?」そんな経営者様の疑問にお答えします。本ページでは、製造業から医療機関、小売・サービス業、IT企業まで、各業界特有の課題を解決したコンサルティング事例を公開。企業規模や実情に合わせた最適な等級・評価・賃金制度の設計と、定着までのリアルな成功ストーリーをご紹介します。
事例一覧を見る
制度設計サポート(はじめての人事制度)
社員数50名以下の中小企業様へ。本サービスでは、評価制度と賃金制度をトータルで設計し、一貫性のある「はじめての人事制度づくり」を支援します。何をどうすれば評価され、処遇に反映されるのかが一目瞭然となる、シンプルで分かりやすい仕組みを構築。採用に強い賃金表や、社員の強みを活かすキャリアコースの設計を通じ、人材の定着と育成を後押しします。
サービス詳細を見る
制度運用サポート(はじめての人事制度)
「制度を作ったものの、正しく運用できるか不安…」そんなお悩みを解決します。本サービスでは、評価のバラつきを防ぎ、部下の育成につなげる「評価者研修」と、評価集計から昇給・賞与の資料作成までを丸ごと任せられる「運用アウトソーシング」の2本柱で手厚くサポート。人事担当者の負担を大幅に削減しながら、納得感の高い制度の定着を実現します。
サービス詳細を見る
連載:医療機関の人事制度・評価制度改善
医師の働き方改革への対応や、看護師・コメディカルの採用難にお悩みの医療経営者様へ。本特集では、多職種連携を促し、職員の定着率を高めるための人事戦略を解説します。専門職としてのスキルと組織貢献をどうバランスよく評価するか。職員が納得し、組織全体が活性化する等級・賃金制度の設計手法について、豊富な支援実績を持つ専門コンサルタントが連載形式でお届けします。
連載コラム一覧を見る投稿者プロフィール

- 中小企業の経営者に向けて、人事制度に関する役立つ記事を発信しています。